La naissance d'une petite pressée – Partie 3 : séjour à l’unité néonatale
J'aurais aimé pouvoir la serrer contre moi pendant des heures, faire du peau à peau, la nourrir pour la première fois, lui donner son premier bain, bref, vivre toutes ses premières fois avec elle. J'aurais au moins aimé pouvoir la suivre en néonatalité, mais ce n'est que quelques heures plus tard que j'ai enfin pu la retrouver.
Entrer à l'unité néonatale, c'est comme entrer dans un univers parallèle où le temps ne compte plus et importe tellement en même temps. Est-ce qu'il fait jour ou nuit? Difficile de le savoir puisque le personnel médical s'active sans cesse auprès de ses minuscules patients, les alarmes ne s'arrêtent jamais et le temps semble suspendu. D'un autre côté, chaque heure, chaque jour compte énormément pour les petits êtres qui se battent avec tant de férocité pour vivre et grandir.
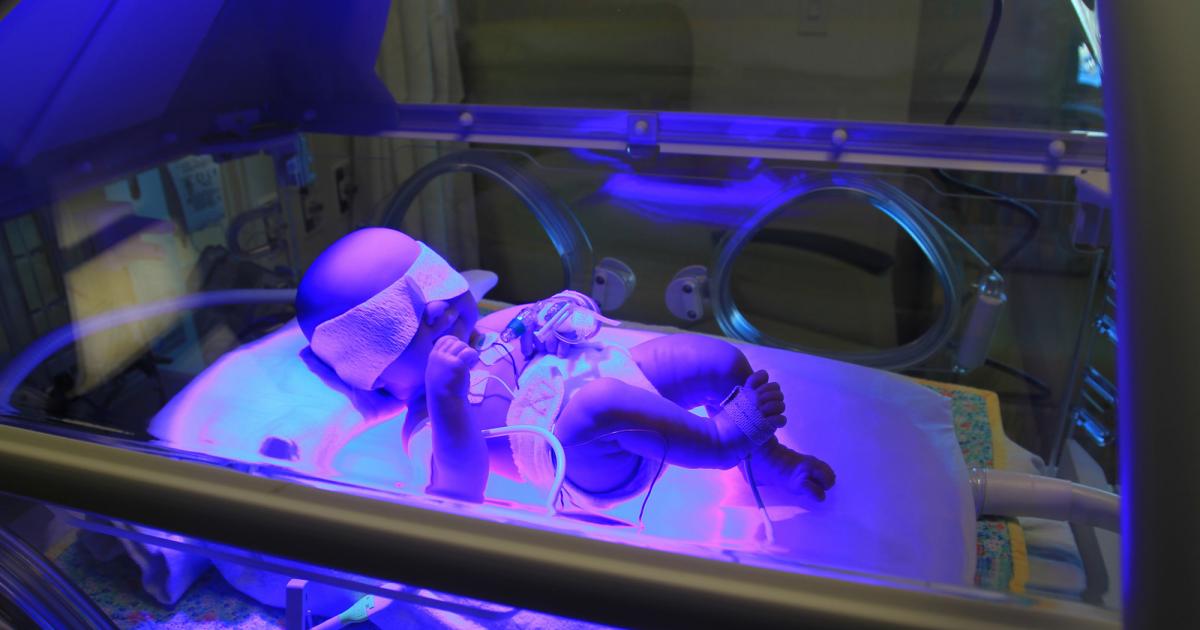
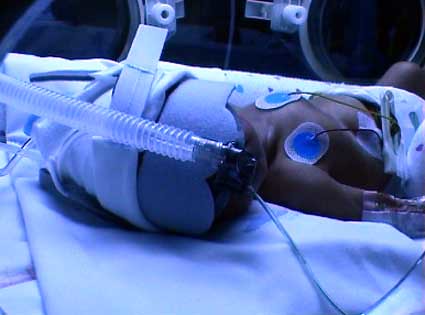
Quelques heures après l'accouchement, je vois enfin ma fille aux soins intensifs de l'unité. Elle dort dans son incubateur avec un long tuyau branché sur son nez qui pousse de l'air en continu (CPAP en anglais) afin de l'aider à respirer et d'éviter qu'elle se fatigue à essayer de le faire toute seule. Un autre tuyau dans sa bouche lui permet de recevoir mon lait par gavage. 3 millilitres aux 3 heures, ce n'est pas beaucoup, mais c'est tout ce qu'elle est capable de prendre pour le moment. Sinon, elle fait des bradycardies. Cela signifie qu'elle met tellement d'énergie à respirer, à digérer ou même à maintenir sa chaleur que son cœur faiblit. Il faut donc la stimuler pour qu'il reprenne son rythme normal. On lui administre également de la caféine pour l'activer. Elle a aussi un soluté dans le bras pour la nourrir. Comme les veines des bébés sont très fragiles, celui-ci doit souvent être changé et déplacé (bras, pied et même sur la tête). Pour finir, un saturomètre est installé sur son pied afin de s'assurer que son taux d'oxygène dans le sang est suffisant.
Crédit : maria mono/Visualhunt
La regarder et vivre avec la culpabilité de n'avoir pas su la protéger, en vouloir à mon corps de m'avoir trahie, à ma tête de s'être tant obstiner. La regarder poursuivre sa gestation dans son utérus de plastique quand le mien me semble tout à coup si vide et inhospitalier. Avoir l'impression d'avoir failli à mon rôle de maman avant même de l'être vraiment.
Mais elle a besoin de moi et je dois être forte pour elle. Le lendemain, la jaunisse s'installe et elle perd du poids. Elle finit par passer sous les 4 livres. Je m'acharne sur mon tire-lait, car c'est la seule façon pour moi de me sentir sa maman et de l'aider.
La routine s'installe. Sa sortie d'hôpital est estimée à ma date prévue d'accouchement (DPA). Il faut être patient. Plus le temps passe, plus son état s'améliore. Elle est finalement transférée dans les soins intermédiaires, puis dans « la salle d'engraissage » comme les infirmières appellent cette dernière étape avant la maison. Le CPAP est retiré pour faire place à une lunette nasale puis, après plusieurs séances de sevrage, elle peut afin respirer d'elle-même, sans aide. Elle passe également de l'incubateur à la bassinette. Son gavage est augmenté, on stimule la tétée avec la suce et on peut finalement passer au biberon et à l'allaitement en alternance. Les bradycardies diminuent et chacun des fils enlevés, des grammes pris et des étapes réalisées nous donnent espoir et nous rapprochent de la maison.
Puisqu'elle ne nécessite plus de soins spécialisés, on l'envoie dans la pouponnière d'un autre hôpital. Le voyage en ambulance et le transfert sont un autre choc. Nous devons faire preuve de beaucoup d'adaptation, car les méthodes sont très différentes. Nous devons nous préparer au retour à la maison en apprenant à faire confiance à notre enfant plutôt qu'aux moniteurs auxquels nous sommes maintenant accros. On peut enfin arrêter la caféine et espérer qu'elle ne fasse plus de bradycardies. Sept jours sans elles et nous serons à la maison. Enfin!
Le septième jour, nous arrivons avec empressement à son chevet et, pour la première fois, nous voyons notre fille en mode Wi-Fi. Plus aucun fil! L'infirmière me la tend et me dit : « Allez donc prendre une marche dans le corridor ». Je la prends en pleurant. Il n'y a pas de mots pour décrire ce moment.
Au total, elle aura passé plus d'un mois et demi dans deux hôpitaux différents, une foule d'infirmières et de pédiatres se seront occupés d'elle (et de nous) avec professionnalisme et beaucoup de compréhension, d'écoute et de compassion. Nous aurons compté plusieurs allers-retours entre l'hôpital et la maison, un bon nombre de hauts et de bas et chacun des grammes pris et chacune des journées sans bradycardies aura été une victoire.
Le résultat, une petite fille en pleine santé qui égaye chacune de nos journées par ses sourires et ses mimiques de clown et qui nous rend si fiers. Une petite coquine qui aura bientôt un an et qui ne démontre plus aucun retard de croissance et de développement. Une petite pressée qui nous a bien fait peur, mais qui n'a pas fini de nous surprendre!